تکنیک All on 4 در ایمپلنت (کاشت دندان سریع بر پایه 4 پیچ ایمپلنت)
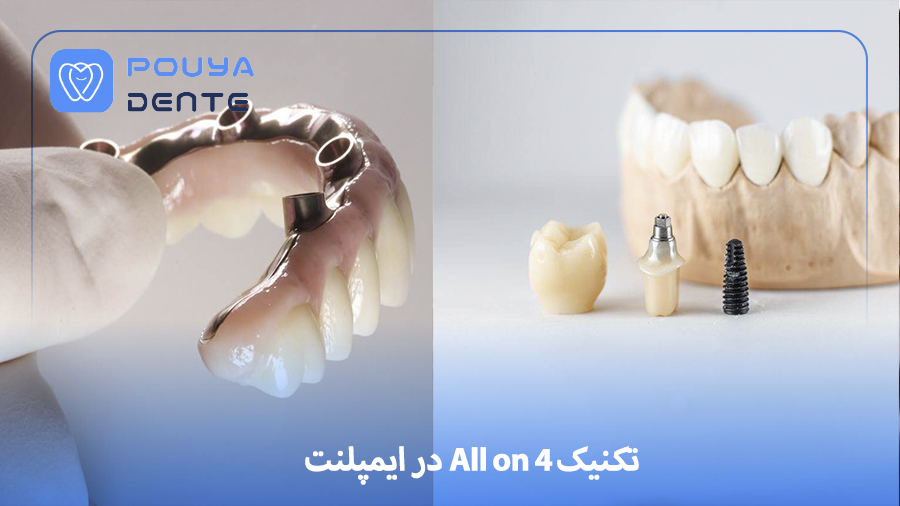
از دیر باز، یکی از بزرگترین چالش ها در دندانپزشکی ترمیمی و ایمپلنت، بازسازی کامل قوس دندانی افرادی است که دندان های زیادی از دست داده اند یا کل فکشان بی دندان (edentulous) شده است. روش های سنتی شامل کاشت تعداد زیادی ایمپلنت همراه با پیوند استخوان های بزرگ و یا جراحی گسترش ریج و دوره های طولانی درمان بودند. اما در دو دهه اخیر، روش تکنیک All on 4 به عنوان یک راهکار انقلابی مطرح شده است که امکان بازسازی سریع، اقتصادی و قابل پیشبینی را فراهم می کند. در این مقاله، مرحله به مرحله، شواهد علمی و تجربی، نکات فنی و دامنه کاربرد تکنیک All on 4 را بررسی می کنیم تا به عنوان یک دندانپزشک دیدی جامع و عمیق نسبت به این روش داشته باشید.
فلسفه و اصول علمی روش
تکنیک All on 4 بر این اصل استوار است که با استفاده از فقط چهار ایمپلنت به صورت استراتژیک در فک، می توان یک پروتز کامل ثابت را، بدون نیاز به ایمپلنت های زیاد یا پیوند استخوان وسیع در نواحی خلفی، پشتیبانی کرد. این روش ابتدا توسط دکتر Paulo Maló و همکارانش توسعه یافت و در طول زمان با بهبود های درمانی، ابزارهای دیجیتال و داده های طولانی مدت، جایگاه خود را در ایمپلنتولوژی تثبیت کرده است.
در گذشته، بازسازی کامل دهان معمولاً با تعداد زیادی ایمپلنت (مثلاً 6 تا 8 ایمپلنت یا بیشتر در هر فک) همراه با پیوند استخوان در نواحی خلفی انجام می شد. این راهبرد هم هزینه بر بود، هم زمان بر و هم در بسیاری از بیماران با تحلیل استخوان شدید امکان پذیر نبود.
ایده مرکزی تکنیک All on 4 این است که ایمپلنت خلفی و قدامی به صورت دو ایمپلنت قدامی در محور عمودی (axial) و دو ایمپلنت خلفی با انحراف (tilted) تا حدود ۳۰ تا ۴۵ درجه قرار گیرند. این انحراف به ما امکان می دهد تا از نواحی آناتومیک مانند سینوس ماگزیلا یا کانال تحتعصب فک پایین اجتناب کنیم و در عین حال بارهای مزی از کانتی لیور (cantilever) را کاهش دهیم. از جمله دلایل اصلی این طراحی می توان به موارد زیر اشاره کرد:
- استفاده بهینه از استخوان باقی مانده بدون نیاز به گرافت های بزرگ
- کاهش تعداد ایمپلنت ها در فک
- امکان بارگذاری فوری پروتز در همان روز
- توزیع نیرو بهتر به ایمپلنت های خلفی با کاهش کانتی لیور
مطالعات فتو الاستیک نشان داده اند که در سیستم All on 4، تغییر زاویه تا تقریباً 30 درجه تأثیر کمی بر الگوی تنش در ایمپلنت ها دارد، اما زاویه های بیشتر ممکن است فشار اضافی ایجاد کنند. همچنین، بازبینی های سیستماتیک نشان می دهند که این روش با شواهد قابل قبولی، گزینه ای پیش بینی پذیر در فک های تحلیل یافته است.
مزایا و موارد متمایز کننده تکنیک All on 4
این روش مزایای زیادی دارد که باعث شده نسبت به روش های سنتی به سرعت محبوب شود. مزایای برجسته این روش شامل موارد زیر است:
- کاهش نیاز به پیوند استخوان: بسیاری از بیماران با تحلیل استخوان فک پیشرفته را می توان بدون گرافت پیچیده با این روش درمان کرد.
- بارگذاری فوری: امکان فیکس پروتز موقتی یا گاهی حتی نهایی در همان روز یا طی 24 ساعت پس از جراحی در شرایط مناسب وجود دارد.
- کاهش هزینه و زمان درمان: کاهش تعداد ایمپلنت ها و حذف مراحل اضافی پیوند استخوان باعث کاهش هزینه، زمان و ناراحتی بیمار میشود.
- پیش بینی پذیری در شرایط مناسب: در مواردی که بیمار انتخاب خوبی باشد و برنامه ریزی دقیق صورت گیرد، نتایج طولانی مدت قابل رقابت با روش های کلاسیک است.
- بهبود کیفیت زندگی سریع تر: با ارائه دندان های ثابت در کوتاه ترین زمان ممکن، بیماران می توانند سریع تر به زندگی طبیعی باز گردند.
شاخص های انتخاب بیمار مناسب
انتخاب دقیق بیمار نقش اساسی در موفقیت تکنیک All on 4 دارد. برخی معیارهای مهم عبارتند از:
- وضعیت استخوان باقی مانده (ارتفاع، عرض، دانسیته) با بررسی CBCT
- سلامت عمومی بیمار؛ کنترل بیماری های سیستمیک مانند دیابت که به کمک تست قند خون به راحتی قابل تشخیص است، بیماری های قلبی و شرایط ایمونولوژی
- وضعیت بهداشت دهان و عادات بیمار (سیگار، براکسیم، بهداشت ضعیف)
- توانایی بیمار در تعهد به درمان های نگهداری و مراجعات پس از ایمپلنت
- انتظارات واقعی بیمار: اطلاع رسانی درباره محدودیت ها و ریسک ها
در مقالات علمی اخیر، بیماران کلاس تحلیل استخوانی، کلاس IV تا VI نیز به عنوان کاندیداهای مناسب در برخی گزارش ها ذکر می شوند، مخصوصاً اگر این افراد مایل به گرافت نباشند. همچنین، مطالعه ای در ژاپن با 561 مورد نشان داد که نرخ بقا در فک بالا پایین تر از فک پایین بود و فک بالا به عنوان عامل خطر مستقلی برای شکست شناخته شد. بنابراین، اگر قرار باشد پروتکل را در فک بالا اجرا کنیم، دقت بیشتری لازم است.
محدودیت ها و مخاطرات روش
با وجود مزایاس بسیار، تکنیک All on 4 محدودیت ها و ریسک هایی دارد که باید در نظر گرفته شوند:
کیفیت استخوان بسیار ضعیف: اگر استخوان زائد بسیار کم باشد یا دانسیته خیلی پایین باشد، امکان استئواینتگریشن مناسب کاهش می یابد.
- عادات مضر: سیگار، براکسیم قوی و فشارهای زیاد، مانع موفقیت بلندمدت هستند.
- مشکلات جراحی: عارضه های سینوس، سوراخ شدگی خروجی عصبی (خصوصاً در فک پایین)
- نقص های پروتزی و مکانی: شکست پیچ ها، شکست فریم، جابجایی پروتز
- عفونت ها و بیماری های پیرایمپلنت: در برخی بیماران ممکن است باعث تحلیل استخوان شود.
- نیاز به دقیق ترین برنامه ریزی: هر خطایی در تشخیص زاویه، محور و مسیر ایمپلنت می تواند عواقب جدی داشته باشد.
نکته: در طراحی جراحی ایمپلنت، شناخت مسیر عصب سه قلو (Trigeminal nerve) اهمیت زیادی دارد، زیرا این عصب اصلی ترین منبع حسی ناحیه فک و صورت است. شاخه فکی پایین آن، شامل عصب آلوئولار تحتانی و عصب منتال، مستقیماً در ناحیه ای قرار دارد که ایمپلنت های خلفی در فک پایین کاشته می شوند.
اهمیت عصب در ایمپلنت نه تنها به جنبه عملکردی (حفظ حس طبیعی لب و چانه) مربوط می شود، بلکه نقش مهمی در کیفیت زندگی و رضایت بیمار دارد. آسیب به شاخه های عصب سه قلو می تواند باعث بی حسی دائمی، درد نوروپاتیک یا احساس ناخوشایند طولانی مدت در ناحیه فک شود.
طراحی بیومکانیکی و آرایش ایمپلنت ها
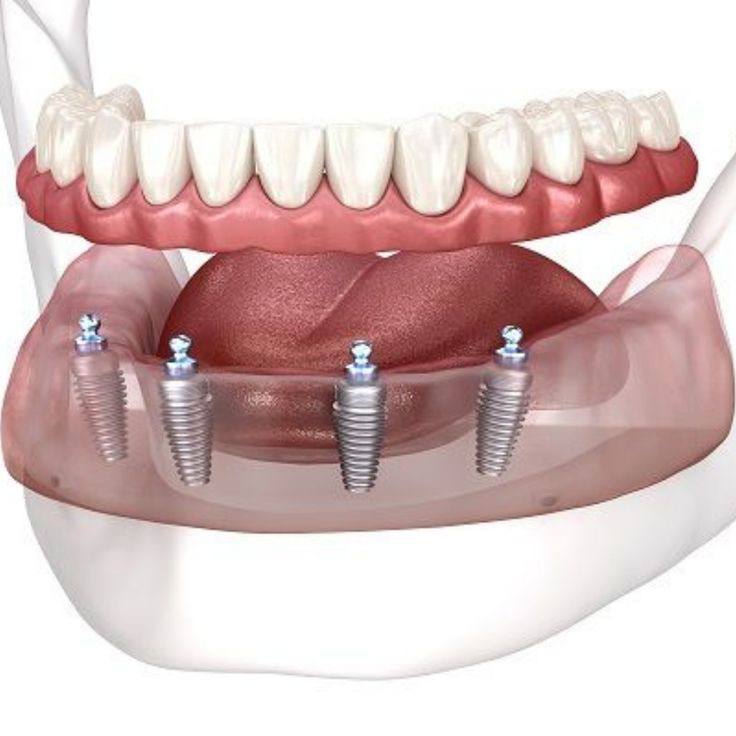
طراحی بهینه آرایش ایمپلنت ها از اصول حیاتی تکنیک All on 4 است. از جمله نکات کلیدی در این بخش می توان به موارد زیر اشاره کرد:
- ایمپلنت های قدامی (دو عدد): عمود یا نزدیک به محور اصلی فک
- ایمپلنتهای خلفی (دو عدد): با زاویه معکوس (tilt) معمولاً بین ۳۰ تا ۴۵ درجه
- کاهش کانتی لیور: طراحی پروتز باید به نحوی باشد که قسمت بدون پشتیبانی (overhang) کمتر باشد؛ هرچه کانتی لیور بیشتر باشد، بار مضاعفی بر ایمپلنت های خلفی وارد می شود.
- اسپلینت کردن ایمپلنت ها با فریم سخت: استفاده از فریم فلزی (تیانیومی یا آلیاژ مناسب) بین ایمپلنت ها برای توزیع یکنواخت نیروها
- پلتفرم سوئیچینگ (Platform Switching): استفاده از پایه های باریک تر نسبت به قطر ایمپلنت اصلی می تواند تحلیل استخوان اطراف ایمپلنت را کاهش دهد.
- حداقل فاصله بین ایمپلنت ها و لبه استخوان: برای حفظ خون رسانی و سلامت بافت های پیرامپلنت
- هم ترازی و موازنه اکلوژن: طراحی occlusion طوری باشد که بارها به صورت یکنواخت توزیع شوند و تماس های زودرس حذف شوند.
در یک مطالعه مقایسه ای پنج ساله، مشاهده شده که بین پروتزهای آکریلیک و سرامیکی تفاوت معنی داری از نظر تحلیل استخوان یا رضایت بیمار وجود ندارد؛ اما مشکلاتی مانند جریان مایع لثه ای (sulcus flow) و عیوب پروتزی ممکن است در پروتزهای آکریلیک بیشتر دیده شوند.
مطالعات بیومکانیکی نشان داده اند که در صورت رعایت اصول طراحی و زاویه گذاری صحیح، الگوی توزیع تنش در تکنیک All on 4 تفاوت قابل توجهی با سیستم های مبتنی بر شش ایمپلنت ندارد. به بیان دیگر، توزیع نیروهای اکلوزال در آرایش چهار ایمپلنت، در صورت طراحی دقیق پروتز و کنترل کانتی لیور، می تواند به همان میزان پایدار و ایمن باشد که در پروتکل های دارای ایمپلنت های بیشتر مشاهده می شود.
برنامه ریزی درمان و فناوری دیجیتال
برای اجرای موفق تکنیک All on 4، برنامه ریزی دقیق به کمک ابزارهای دندانپزشکی دیجیتال ضروری است:
- اسکن CBCT سه بعدی: برای بررسی ارتفاع، عرض و ساختار استخوان
- نرمافزارهای جراحی هدایت شده (Surgical Guide Planning): طراحی راهنمای جراحی برای کنترل زاویه، عمق و محل قرارگیری ایمپلنت
- طراحی CAD/CAM فریم و پروتز: با استفاده از اسکن دیجیتال و نرم افزارهای CAD می توان فریم سفت و مستحکمی طراحی کرد
- ماکت و طرح تست پروتزی: برای بررسی تناسب و نقاط تماس
- شبیه سازی نیروی جویدنی (Finite Element Analysis): در برخی مراکز پیشرفته برای تحلیل فشار بر ایمپلنت ها قبل از اجرا
این تکنیک ها کمک می کنند خطاهای جراحی و پروتزی کاهش یابد و دقت در اجرای روش افزایش یابد.
گام های جراحی به روش All on 4
در این بخش، فرایند جراحی تکنیک All on 4 را با تمام جزئیات شرح می دهیم:
گام 1: ارزیابی و آماده سازی اولیه
- معاینه بالینی جامع
- ثبت عکس ها و اسکن CBCT
- بررسی وضعیت لثه، بافت نرم و تکیه گاه استخوان
- مشاوره کامل با بیمار درباره مزایا، محدودیت ها و تعهدات
گام 2: طراحی جراحی
- تعیین محل دقیق ایمپلنت ها در نرم افزار
- تهیه راهنمای جراحی (اگر استفاده شود)
- پیش بینی محل انحراف ایمپلنت های خلفی
- طراحی فریم موقتی یا نهایی
گام 3: جراحی و کاشت ایمپلنت
- برش لثه و باز کردن فلپ (در روش های باز)
- دریلینگ مرحله ای بر اساس راهنمای جراحی
- قرار دادن ایمپلنت ها (دو ایمپلنت قدامی و دو ایمپلنت خلفی با زاویه مناسب)
- اندازهگیری initial torque (معمولاً برای بارگذاری فوری باید حداقل 35 Ncm یا مقدار مشابه باشد)
- در صورت امکان، قرار دادن پیچ های cover یا پایه موقتی
گام 4: بارگذاری فوری پروتز
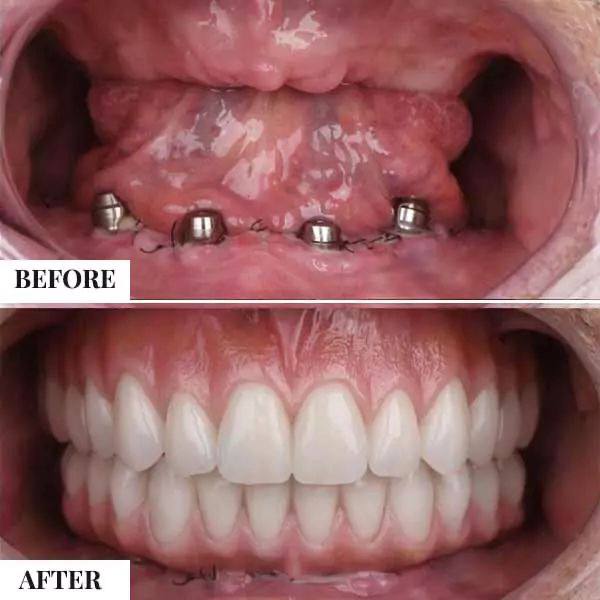
- اگر شرایط مهیاست و استبیلیتی کافی تأمین شده باشد، پروتز موقت ثابت به ایمپلنت ها متصل می شود.
- اگر استبیلیتی اندکی کمتر باشد، ممکن است بارگذاری مرحله ای (delayed loading) انتخاب شود.
- در برخی کلینیک ها، پروتز نهایی نیز می تواند در 24 ساعت اولیه آماده شود.
گام 5: دوره التیام و نظارت
- فالو آپ پس از ایمپلنت در دوره های 1، 3، 6 ماه و سپس سالانه
- کنترل پوشش لثه، تحلیل استخوان پیرامپلنت و سلامت عمومی
- در صورت بروز مشکل، اصلاح موقعیت پیچ یا پروتز
طراحی، مواد و استراتژی در پروتز موقتی و نهایی
یک بخش حیاتی در موفقیت تکنیک All on 4 مربوط به طراحی پروتز موقت و نهایی است:
در پروتز موقت نکات زیر حائز اهمیت است:
- معمولاً از رزین آکریلیک تقویت شده با سیم فلزی یا فریم فلزی نازک استفاده می شود.
- هدف این است که در دوران التیام، بارگذاری کنترل شده ایجاد کند.
- در برخی کلینیک ها، پروتز موقت تنها برای دوران اولیه به کار می رود و سپس به پروتز نهایی تعویض می شود.
معایب: ممکن است دچار شکست پیچ، ترک در رزین یا لغزش شود.
نکات مهم در پروتز نهایی عبارتند از:
- فریم فلزی قوی (تیانیوم یا آلیاژ مناسب) استفاده می شود.
- پوشش سطحی: گزینه هایی مانند PFM، سرامیک، یا کامپوزیت پیشرفته به کار می روند.
- در برخی موارد، تمام ساختار سرامیکی یا زیرکونیا نیز استفاده می شود.
- طراحی بایستی تا جای ممکن کانتی لیور را کاهش دهد.
- تعامل دقیق با لابراتوار و مدل سازی دقیق جهت حصول تطابق ایده آل
در یک مطالعه پنج ساله، به نظر می رسد که پروتزهای آکریلیک و سرامیکی از نظر تحلیل استخوان و رضایت بیمار تفاوت معناداری نداشته اند، اما معایبی مانند سایش رزین در پروتز آکریلیک ممکن است در بلندمدت نمایان شود.
نکته: در دورههای اخیر، کلینیک ها ترجیح می دهند پروتز نهایی را حتی در زمان جراحی نیز در صورت امکان وارد کنند و کمتر از پروتز موقت استفاده نمایند، به شرطی که شرایط استبیلیتی مناسب فراهم باشد.
عوارض ممکن و راهکارهای مدیریت
حتی در روش موفقی مانند تکنیک All on 4، عوارضی ممکن است روی دهند. آگاهی از این عوارض و راهکارهای مدیریت آن ها بسیار مهم است.
عوارض بیولوژیک:
- پریایمپلنتایتیس و تحلیل استخوان پیرایمپلنت: باید با پاکسازی، آنتی بیوتیک و جراحی موضعی مدیریت شوند
- عفونت پس از جراحی: مدیریت با آنتی بیوتیک و مراقبت های مرطوب
- تحلیل استخوان بیشتر: به ویژه در بیماران سیگاری یا کسانی که مراقبت بهداشتی ضعیف دارند
عوارض مکانیکی:
- شل شدن پیچ ها: باید به موقع سفت شود یا تعویض گردد
- شکست پیچ یا فریم پروتز: نیاز به تعمیر یا تعویض فریم
- فرسایش رزین دندانی یا شکست مواد پوششی: تعویض پوشش ضروری است
- جا به جایی پروتز (بیرون آمدن پروتز): بررسی و اصلاح محور پیچ
راهکار پیشگیرانه:
- طراحی دقیق و فریم مستحکم
- استفاده از پیچ های با کیفیت بالا و torque مناسب
- برنامه ریزی مراجعات دوره ای کنترل
- آموزش بهداشت دقیق به بیمار
عوامل مؤثر بر موفقیت و ریسک ها
در این بخش به عوامل کلیدی که روی موفقیت یا شکست تکنیک All on 4 تأثیر می گذارند، می پردازیم.
عوامل مثبت مؤثر:
- دقت بالا در برنامه ریزی و طراحی
- استبیلیتی اولیه مناسب ایمپلنت ها
- فریم مستحکم و طراحی مناسب پروتز
- رعایت بهداشت دهان و مراجعات منظم
- انتخاب بیمار مناسب (غیرسیگاری، سلامت عمومی مناسب)
عوامل منفی خطرساز:
- سیگار: در مطالعات متعدد به عنوان عامل مؤثر در شکست و تحلیل استخوان شناسایی شده است
- ضعف استخوان (دانسیته کم)
- خطاهای جراحی یا پروتزی
- بارگذاری زودرس در شرایط غیرایده آل
- عادات مضر مثل براکسیم
- کمبود دقت در طراحی فریم و کانتی لیور
مطالعه ای در ژاپن نشان داد که فک بالا به عنوان فاکتور خطر مستقل برای شکست ایمپلنت در روش All on 4 است. همچنین، در مطالعات گفته شده است که سیگاری ها دو تا سه برابر ریسک بیشتر برای عوارض بیولوژیک دارند.
نتیجه گیری و چشم انداز آینده
روش تکنیک All on 4 یکی از پیشرفت های بزرگ در حوزه ایمپلنتولوژی است که امکان بازسازی کامل دهان را با کمترین تعداد ایمپلنت، بدون نیاز به گرافت استخوان گسترده و با قابلیت بارگذاری فوری فراهم می کند. شواهد علمی و تجربی نشان می دهند که در شرایط مناسب، این روش نتایج بلندمدتی قابل قبول، با نرخ بقای ایمپلنت و پروتز بالا و عوارض کنترل شده ارائه می دهد. اما نکاتی باید در نظر گرفته شوند شامل: انتخاب دقیق بیمار، برنامهریزی جراحی و طراحی پروتزی بسیار دقیق، پایبندی به مراقبت های پس از درمان و آگاهی از ریسک ها و مدیریت عوارض در زمان وقوع است.
در آینده، انتظار می رود پیشرفت های بیشتری در مواد پروتزی (سرامیک های پیشرفته، زیست مواد جدید)، ابزارهای دیجیتال (شبیه سازی پیچیده تر، هوش مصنوعی) و روش های کنترل تنش و بارگذاری بهبود یابد. همچنین با افزایش مطالعات بلندمدت تصادفی شده، درک دقیق تری از پارامترهای مؤثر موفقیت ایجاد خواهد شد.











